理学療法士の井上(@Rehacon)です。
今回はやや専門家向けの内容になります。
先日仕事で、クライアントさんのご自宅にリハビリに伺いました。
いつも通り、体温・血圧・脈拍・酸素飽和度・呼吸音等々バイタルチェックをしたところ、脈拍が32回でした。
 井上
井上
と思い、パルスオキシメーターで測定していたこともあり、触診で再度測定。
やっぱり30台前半。脈拍のリズムは若干不整。
 井上
井上
よくよく話を聞いても自覚症状は全くなく、血圧やめまい・息切れ等々その他は問題なし。
 井上
井上
血圧手帳を確認すると、2〜3日前から徐脈傾向になっていました。
これは明らかに心臓にトラブルが起きてるなと思い、当クリニックのドクターに臨時往診依頼。
診断結果は、心臓ペースメーカー適応の『完全房室ブロック』でした。
訪問リハビリに従事する人は、時として異変を目の前にして周りには誰もいないということがあります。
病院にいれば医師や看護師がすぐ近くにいますので、報告してすぐに対応してもらえることがありますが、訪問の場合はある程度自分が判断して指示を仰ぐ必要が出てきます。
万が一気が付かずにリハビリを行ってしまえば大変なことになっていたかもしれません。(これは病院にいたとしても同様です。)
今回は「徐脈・房室ブロック」について自分の復習も含めて解説していきます。
【key word】徐脈・洞結節・房室結節・房室ブロック
【対象者】療法士・看護師・療法士学生・看護学生 など
徐脈とは
徐脈とは脈が遅くなる不整脈で、通常1分間の脈拍が60回未満になることを言います。
脈拍が少ないため、心臓は日常生活や運動に必要な酸素を体中に行き渡せることができません。
このため、めまいや息切れを起こすのです。
引用:Medtronic
今回の症例では、脈拍が30〜32回であり明らかな徐脈性不整脈でした。
しかし、めまいや息切れ・失神・立ち上がり時のふらつきなどの症状はみられませんでした。
また、自覚症状も全くありませんでした。
高齢者の場合、徐脈性不整脈に限らず、自覚症状がないことがよくあります。
その言葉を鵜呑みにすると後々危険なことになる可能性があります。
徐脈性不整脈の原因
徐脈性不整脈が起こるのは、以下のような原因が考えられます。
- 心疾患がある(高血圧・狭心症・心筋梗塞など)
- 65歳以上の高齢である
- 心疾患に関わる薬の副作用
- 心臓の手術をしたことがある
- 心臓の老化現象
- 洞不全症候群
- 洞房ブロック
- 房室ブロック
高齢で心疾患が既往歴や現病歴にあり、心疾患に対する内服をしている方であれば誰でも可能性があるということです。
今回私のケースでは、結果的に「房室ブロック」が大きな原因でした。そして年齢も90歳と高齢でした。
房室ブロックとは
心臓本来の働きとして、心臓全体への電気刺激伝導の役割を行うのが「洞結節(どうけっせつ)」です。
そして、心房から心室へ電気信号を送る唯一の経路が「房室結節(ぼうしつけっせつ)」です。
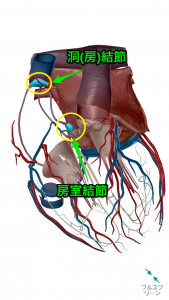 心房・心室を透かしてみると
心房・心室を透かしてみると
洞結節で電気信号が興奮し、房室結節まで電気信号が送られます。
その後房室結節からの電気信号は、ヒス束→左右の脚→プルキンエ線維と伝導し、心房から心室へと電気信号を送る役割があります。
洞結節は電気信号のスイッチで、房室結節は中継点という感じです。
房室ブロックとは、この経路に異常が起こり、心室にうまく電気信号が送られなくなる状態をいいます。
房室ブロックは障害の程度により、障害の程度が軽い順に1度・2度・3度に分類されます。
そして重度障害の3度房室ブロックを「完全房室ブロック」といいます。
第1度房室ブロック
房室結節から心室へ伝わる電気信号が遅れる状態をいいます。
心電図:P波とQRS波の間隔が延長します。
第2度房室ブロック
第2度房室ブロックは、心房の電気信号が心室へうまく伝わらず、心室がうまく収縮できないものをいいます。
そして、第2度房室ブロックは2つの型に分類されます。
Wenckebach型(Mobitz Ⅰ型)
心房からの興奮が心室へ徐々に規則的に伝わらなくなった状態をいいます。
最終的に刺激伝導が中断され心室の興奮がなくなる状態をいいます。
心電図:P波とQRS波の間隔は変則的となります。
Mobitz Ⅱ型
心房からの伝導が突然途絶え、心室の収縮が起こらない状態をいいます。
第3度房室ブロック(完全房室ブロック)
心房からの伝導が全く心室に伝わらなくなる状態です。
心室に全く電気信号が伝わらなくなると、徐脈に引き続き「心室細動」が起こり死亡に至ることがあります。
完全房室ブロックは心停止の可能性もあるため、心臓ペースメーカーが適応になります。
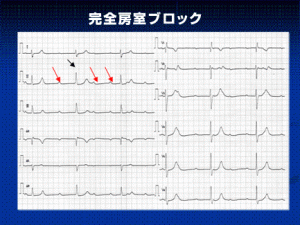 引用:心臓血管研究所・附属病院
引用:心臓血管研究所・附属病院
心房から心室へ電気信号の伝導が少しずつ遅れ(1度)、徐々に伝導が伝わらなくなり(2度:Wenckebach型)、中断されるようになる(2度:Mobitz Ⅱ型)。
最終的に伝導は絶たれる(3度:完全房室ブロック)。
このような流れになります。
まとめ
徐脈には様々な原因がありますが、「完全房室ブロック」と今回の私のケースのような場合、死に直結することもあります。
徐脈である原因はある程度推測することは可能だとしても、それを判断するのは医師にしかできません。
明らかにおかしい場合はすぐに医師に上申することが大切です。
それがチーム医療ですね。
専門的なことは専門家へ。そして、リスク管理の重要性を改めて感じたケースでした。
幸いにもこのケースの方は無事ペースメーカーが導入され、近日中に退院となります。
最後までお読みいただき、ありがとうございました。





.png)
































危機管理、評価が生きた経験をされたのですね。何よりの結果に読ませてもらった私まで良かったと安堵しました。病院と違いタイムリーな情報がない中、心不全の患者様のサインや負荷は他にはどのようなところをみて判断されてますか?慢性の方の中には、この方のように自覚が低かったり、常々むくみや呼吸状態が良くないことがみられることもあると思うのですが。良かったら教えてください。
コメントありがとうございます。
心不全兆候はいくつもありますが、
・疲労感、脱力感
・四肢の冷感とジトーっと湿った状態か(フォレスター分類)
・呼吸困難感
・下肢の浮腫 など
色々ありますが、もちろんこれらの症状を確認した上でフィジカルアセスメントが大切になると考えています。
そのためには、日頃のバイタルサインがどの程度なのか把握していることはとても大切で、「あれ?いつもとちょっと違うな。」という自分の中の感覚は重要視しています。
だいたいこういう場合、何かしらあることが経験上多いです。
今回のケースでは脈拍が明らかに徐脈でしたが、数字自体もおかしいですが、いつも60〜70回で推移していましたので、余計におかしいと気づくことができました。
返信ありがとうございました。心不全の既往が長い方の中には、しんどいことに慣れておられ、本人の自覚は低いけれど様子からは「状態はあまりよくないのでは・・」と思われる方がおられます。ケアマネさんに報告しても受診の機会がすぐ作れず、様子をみながらしか対応できないこともあるため質問させていただきました。状態がどのように変化してきているのかを情報発信する側も考えようと思います。ありがとうございました。
Wenckebach型からMobitz I型になる可能性はあるんですか?
コメントありがとうございます。
Wenckebach型=MobitzⅠ型と考えていいと思います。心臓リハビリテーションを専門にやっている友人に聞いたところ、MobitzⅠ型というのは今はあまり使わないようです。ただし、同じⅡ度房室ブロックでも、MobitzⅡ型は病態そのものが違うため、区別が必要です。